Причины простуды
Простуда у грудного ребенка — явление редкое. Ведь вместе с грудным молоком малыш получает антитела, которые защищают от большинства инфекционных заболеваний. Если мама правильно питается и соблюдает питьевой режим, то и ее малыш получает все необходимые полезные вещества, укрепляющие иммунитет. Не зря многие педиатры утверждают, что продолжительное грудное вскармливание — залог крепкого здоровья младенца.
Но часто, когда родители говорят о простуде у грудничка, речь на самом деле идет об ОРВИ. ОРВИ у младенца — сложная проблема. Естественные защитные функции у младенцев несовершенны и работают не в полную силу. Инфекции опасны для грудничков. У ослабленных малышей вирусы, бактерии и грибки могут распространиться по всему организму. Иммунитету пока еще трудно сдерживать патогенные микроорганизмы в месте проникновения. Поэтому малышам требуются особые условия и правильный уход.
Вирусы попадают в организм воздушно-капельным путем при вдыхании инфицированных частиц слюны, которые попадают в окружающую среду при кашле и чихании. Также можно заразиться контактным путем (например, через предметы). По этой причине рекомендуется чаще мыть руки.
Чтобы уберечь ребенка от вирусных инфекций, родители должны свести к минимуму контакты с другими людьми, избегать поездок с ребенком в общественном транспорте и посещения людных мест.
Конечно, полностью исключить риск невозможно даже при соблюдении всех мер предосторожности. Ребенок может заразиться ОРВИ от одного из членов семьи, который ходит на работу, в детский сад/школу и т.д
Слабый иммунитет малыша плохо противостоит вирусным инфекциям и болезнь начинает стремительно развиваться.
Каковы первые симптомы заболевания?
Чаще маленькие дети заражаются от носителя вируса в инкубационный период, когда симптомы еще не выражены. Признаки заболевания можно разделить на 2 стадии. Начальная напоминает ОРЗ:
- Появляется общая слабость и упадок сил, ребенок капризничает, много спит, не хочет есть, жалуется на недомогание.
- Затрудняется носовое дыхание, появляется боль в горле.
- Появляется ломота в теле. Характерны болезненные ощущения со стороны затылка из-за увеличения лимфатических узлов.
- Все лимфатические узлы увеличиваются в размерах, в паху, подмышечных впадинах, на шее появляются припухлости. При пальпации они вызывают боль.
Состояние развивается стремительно, иногда — за несколько часов. После этого болезнь переходит во вторую стадию со следующими проявлениями:
- повышением температуры тела;
- заложенностью носа;
- кашлем;
- красной сыпью по всему телу.

Кожные высыпания – характерная черта вируса Rubella. В самом начале они появляются на лице, переходят на верхнюю часть тела, затем на ноги и ягодицы. Красные пятнышки имеют диаметр до 5 мм, не сливаются между собой. Сыпь не вызывает зуд и не причиняет ребенку иной дискомфорт (симптомы краснухи представлены на фото).
ЧИТАЕМ ТАКЖЕ: мелкая сыпь у ребёнка после температуры: способы лечения, симптомы с фото
Как укрепить иммунитет ребенка
Как поднять иммунитет вашего ребенка? Нет универсального способа укрепить иммунитет ребенка раз и навсегда. Его здоровье будет зависеть от многих факторов, которые можно назвать одним словосочетанием — здоровый образ жизни. Правила для повышения иммунитета:
- Грамотно организованный распорядок дня, когда созданы все условия для полноценного отдыха и сну отведено достаточно времени;
- Правильная температура в комнате ребенка;
- Водные процедуры;
- Закаливание;
- Регулярные прогулки на свежем воздухе и активный образ жизни.
Конечно, чтобы укрепить иммунитет вашего ребенка не стоит забывать также о своевременной вакцинации, гигиене и сбалансированном питании
Важно создавать положительный настрой и отличное настроение у малыша, а также следить за эмоционально и физически здоровой обстановкой вокруг: не стоит ссориться с другими членами семьи или курить рядом с детьми. Все это тоже влияет на гармоничное состояние организма малыша и его иммунитет.
Лечение заболевания по Комаровскому
Краснуха не требует специального лечения — средства подбираются индивидуально с учетом клинической картины. Знаменитый педиатр О. Е. Комаровский говорит о том, что вирус вообще не лечат, упоминая, что:
- при температуре ребенку можно давать парацетамол или ибупрофен (форма выпуска лекарства зависит от возраста);
- при заложенности носа используют промывания и сосудосуживающие капли;
- в зависимости от типа кашля назначаются муколитические средства, препараты от сухого кашля;
- для укрепления иммунитета дают аскорбиновую кислоту и глюконат кальция.
Можно столкнуться с таким методом лечения, как «красная комната». По мнению педиатра, это давно устаревшая методика с непризнанной эффективностью. Также Комаровский против назначения антибиотиков.
В зависимости от типа заболевания могут назначаться лекарства для этиотропной терапии, которая направлена на уничтожение вируса. Такие препараты группы рекомбинантных интерферонов необходимы при тяжелом течении болезни. При обильной сыпи используются антигистаминные препараты — мази Бепантен и Пантенол.
Патогенез
Попадая в носоглотку, вирус краснухи через слизистые оболочки поступает в кровь и вместе с ее током достигает лимфоузлов. В них он «оседает», а с током крови достигает всех тканей и оказывает негативное воздействие на кожу, вызывая появление характерной сыпи. У больного могут возникать и другие симптомы краснухи.
Обычно краснуха у детей и взрослых протекает легко и не приводит к осложнениям. После ее перенесения у больного формируется стойкий иммунитет. Если на протяжении 10-20 лет перенесшие краснуху не встречаются с инфекцией, то может происходить ослабление иммунитета и повторное заражение.
Противовирусное лечение
Кроме вышеперечисленных мер рекомендуется прибегнуть к специфической противовирусной терапии для устранения первопричины заболевания. Он эффективен в начале, предпочтительно в первый день болезни.
ВАЖНО! Любые лекарственные средства должны приниматься по назначению врача! Не стоит самостоятельно давать грудному ребенку никакие лекарства, это может ухудшить течение болезни. По сути, все возможные подходы к лечению простуды у младенцев сводятся к назначению двух групп препаратов, так как очень мало противовирусных лекарств, которые можно давать детям грудного возраста
Как правило, врачи назначают готовые препараты интерферона или гомеопатические средства
По сути, все возможные подходы к лечению простуды у младенцев сводятся к назначению двух групп препаратов, так как очень мало противовирусных лекарств, которые можно давать детям грудного возраста. Как правило, врачи назначают готовые препараты интерферона или гомеопатические средства.
Препараты интерферона обладают широким спектром действия в отношении различных видов возбудителей ОРВИ (и не только). Интерферон угнетает рост и размножение вирусов, а также активирует другие иммунные факторы.
Организм грудного ребенка слаб и не способен самостоятельно справляться с вирусными инфекциями. Чтобы свести к минимуму риск осложненного течения заболевания, при первых же признаках простуды необходимо обратиться к врачу.
Насколько это тяжелая болезнь
Скарлатина, как и ряд других инфекционных заболеваний, в отдельные эпидемии характеризовалась чрезвычайно тяжелым течением с высоким процентом смертельных исходов, что давало основание ее тогда сравнивать с эпидемиями чумы и холеры, и даже называть ее детской чумой.
В другие эпидемии скарлатина, наоборот, протекала легко, и отношение к ней было таким же, как к обычному насморку.
В настоящее время большинство больных переносит скарлатину в легкой форме. Почти все дети, болеющие ею, выздоравливают. Если тяжесть начальных проявлений скарлатины в различные эпидемии значительно варьировала, то частота и характер осложнений долгое время были постоянными.
Ранее скарлатина редко протекала без осложнений. Сейчас у большинства детей, болеющих скарлатиной, осложнений не наблюдается. А если они и появляются у отдельных больных, то протекают легко, и быстро наступает выздоровление.
В этом значительную роль сыграли достижения медицинской науки, повлекшие за собой реорганизацию условий госпитализации больных и введение новых эффективных средств лечения.
Первые признаки
У детей в начальной стадии болезни первые признаки напоминают простуду.
В инкубационном периоде краснуха проявляется так:
- слабость;
- температура при краснухе повышается (незначительно);
- конъюнктивит;
- насморк;
- боль в зеве;
- увеличиваются лимфоузлы;
- заключительный симптом – появление сыпи.
Симптомы в разгар болезни несколько отличаются. Вирус оказывает токсическое действие, отчего возникают:
- Полиаденит. У малыша становятся болезненными и увеличиваются лимфоузлы: затылочные, околоушные, шейные.
- Мелкозернистая сыпь – круглые пятна, локализуются на кожной поверхности, не возвышаются. Их величина приблизительно одинакова – 2-5 мм. Сначала они возникают на шее и лице, а через несколько часов охватывают всё тело. Высыпания обильны на ягодицах, спине, сгибах конечностей.
- Катаральные явления. У детей наблюдаются симптомы простуды.
- Слабо выраженная интоксикация. При повышенной температуре (не выше 38 градусов) малыш чувствует недомогание, головную боль, слабость.
Особенности высыпаний
Еще до появления сыпи на лице и туловище у детей, заразившихся краснухой, можно наблюдать ярко-розовые крапинки во рту, которые постепенно сливаются в темно-красные пятна.
Высыпания на коже начинают появляться на лице, а именно нижней его части: в области ушей, носогубной области и на щеках. Через сутки сыпь начинает распространяться и по туловищу ребенка. Наиболее выражено пятна сыпи проявляются на ягодицах, плечах, локтях и коленях. Примерная локализация сыпи на теле представлена на фото ниже (под буквой «б»).
При этом, высыпания никогда не локализуются у детей в паху, на стопах и ладонях, что отличает краснуху от других заболеваний.
Профилактика

Главная мера профилактики краснухи – прививка. Она включена в национальный календарь прививок как обязательная. Вакцинация проводится в год и 6 лет. Выработанных антител хватает для установления постоянного иммунитета.
Больного ребенка необходимо изолировать на 5 дней с момента обнаружения высыпаний, при этом в учебном учреждении карантин не объявляется. Члены семьи, которые не прививались и не болели данным вирусом, должны быть осторожными, т.к. с возрастом он переносится тяжелее. Особенно внимательными должны быть беременные женщины.
Если имел место контакт непривитой женщины в первом триместре беременности с больным краснухой, проводятся серологические исследования. Обследование делают на 11-12 день после контакта и через следующие 8-10 дней. Часто поднимается вопрос о прерывании беременности по показаниям.
Во избежание подобных ситуаций медики рекомендует всем женщинам в период планирования беременности проходить вакцинацию (если ее не было ранее). Иммунитет формируется 3 недели с момента прививки.
Не отказывайтесь от плановой вакцинации детей — благодаря прививкам данное заболевание встречается все реже
Не паникуйте при обнаружении инфицирования ребенка — будьте рядом с ним и сохраняйте положительный настрой, который является важной составляющей эффективного лечения
https://youtube.com/watch?v=HXpQ2LDVNRs
Как подготовить комнату для больного скарлатиной
Комната больного должна быть освобождена от мягкой мебели. Из нее следует убрать ковры и другие предметы, плохо поддающиеся обеззараживанию.
Комнату необходимо чаще проветривать. Летом окно лучше держать открытым постоянно. А зимой нужно каждые 2 часа открывать форточку на 15—20 минут, на это время ребенка нужно потеплее укрыть. Если в комнате есть фрамуга, то ее можно оставлять открытой более продолжительное время, даже круглые сутки
Прохладный свежий воздух успокаивает ребенка, улучшает его самочувствие, способствует удлинению сна, что важно
Помимо хорошего проветривания помещения, больному надо обеспечить полный покой; меньше его беспокоить, громко не разговаривать, не включать радио, телевизор, компьютер.
Как поддержать иммунитет у новорожденных
До тех пор, пока иммунная система не начала полноценно работать, мама в силах помочь своему ребенку защититься от воздействия чужеродных агентов.
-
Грудное вскармливание. Иммунитет передается новорожденному от матери. Помимо ценных питательных веществ, вместе с грудным молоком ребенок получает антитела.
-
Вакцинация. Это единственный научно доказанный способ защитить организм от таких серьезных и жизнеугрожающих заболеваний, как полиомиелит, дифтерия, менингит и др.
-
Полноценное питание. Современные молочные смеси и рационально подобранный прикорм обеспечивают организм всеми полезными веществами, которые нужны для здоровья малыша. Единственный витамин, который малыш должен получать извне в качестве пищевой добавки, — витамин Д.
-
Оптимальные климатические условия дома. В помещении, где не жарко, достаточно увлажнен воздух и регулярно проветривают, гораздо меньше условий для размножения патогенных вирусов и бактерий.
Тяжелая форма скарлатины
Тяжелая форма сопровождается расстройством нервной системы, сердца и сосудов. Может быть кратковременная потеря сознания, понос, бессонница, возбуждение или наоборот угнетенное состояние, судороги. Расстройства со стороны кровообращения выражаются в появлении очень частого пульса, одышки, посинения губ. Сыпь также становится сине-красного цвета. Понижается кровяное давление, холодеют конечности.
Но сейчас такое течение болезни встречается крайне редко. Среднетяжелая форма заболевания наблюдается приблизительно у 5-10% детей (из числа заболевших), а большинство переносит скарлатину легко.
Обзор
Краснуха – это вирусное заболевание, которое раньше было широко распространено среди детей. Обычно она не опасна и проходит без лечения за 7-10 дней.
Для краснухи характерна сыпь на коже, а также появление симптомов простуды, иногда, повышение температуры тела и другие признаки. Если вы думаете, что у вас или вашего ребенка краснуха, вызовите врача на дом. Самостоятельно идти на приём к врачу не стоит, так как вы подвергаете других людей риску заболеть инфекцией.
Основную опасность краснуха представляет для беременных женщин во время первых 20 недель , потому что вирус краснухи может вызвать уродства (пороки развития) у плода, например:
- нарушения зрения, такие как катаракта (помутнение хрусталика глаза);
- глухота;
- пороки сердца;
- порок развития головного мозга.
Какие методы диагностики применяют у беременных?
После контакта с больным беременную обязательно обследуют, определяя в крови концентрацию противовирусных иммуноглобулинов М и G. Это делается в первые 10 дней, если находят иммуноглобулин G (IgG), то делают вывод о наличии иммунитета и женщину оставляют в покое.
При отсутствии иммуноглобулинов повторная диагностика проводится через 10 дней, если находят иммуноглобулин М (IgM), считается, что женщина уже болеет и надо решать вопрос о прекращении беременности. Даже во второй половине беременности, когда плод максимально сформировался и может не развиться дефектов, высока вероятность врожденной краснухи.
Иммунитет после скарлатины
После выздоровления организм ребенка приобретает способность успешно бороться с возбудителями перенесенной им болезни в течение всей жизни или многих лет. Такая невосприимчивость, или иммунитет, развивается не только после болезни, но и после прививок. После выздоровления, как правило, остается пожизненный иммунитет. Повторно дети заболевают очень редко.
Меры, повышающие иммунитет — устойчивость организма к различным заболеваниям, могут быть направлены на повышение сопротивляемости организма к одному из определенных заболеваний. Это так называемая специфическая профилактика.
Прививка оспы, противодифтерийно-коклюшно-столбнячные прививки надежно защищают детей от этих тяжелых заболеваний. Вакцин, полностью предупреждающих скарлатину, еще нет, но ученые работают в этом направлении. Прививка АКДС которая делается еще в роддоме способна предотвратить этот недуг.
Кроме специфической профилактики, предупреждающей то или иное заболевание, существует еще неспецифическая, направленная на укрепление организма. Сюда относится правильный режим, полноценное питание, соответствующая возрасту гимнастика и постепенное закаливание организма. Эти меры помогают правильно физически и психически развивать детский организм.
Режим ребенка строится с учетом возраста и физиологических особенностей организма. Питание должно быть полноценным, разнообразным, богатым витаминами и проводиться в строго установленные часы. Очень большая роль придается закаливанию организма. Закаленные, физически хорошо развитые дети реже болеют инфекционными и так называемыми простудными заболеваниями.
Профилактика
Больного ребенка изолируют на 5 дней со дня высыпания. Контактировавшие с больным дети из детского учреждения не выводятся, карантин на группу или класс в детских учреждениях не накладывается. Дезинфекция не проводится
Очень важно не допускать контакта с больными краснухой беременных женщин для профилактики врожденной краснухи
Если при беременности женщина, не болевшая краснухой, имела контакт с больным в первом триместре беременности, следует решить вопрос о прерывании беременности. Проводится серологическое обследование женщины на 11-12 день после контакта и спустя еще 8-10 дней. При выявлении инфицирования женщины беременность прерывается по абсолютным показаниям.
Симптомы и лечение краснухи у детей
У детей краснуха протекает гораздо легче, нежели у взрослых. Это позволяет не госпитализировать ребенка на период лечения, а получать уход амбулаторно или в домашних условиях. Тем не менее, при любом подозрении на краснуху необходимо показать ребенка врачу. Краснуха у детей, симптомы и лечение ее – это специализация детских инфекционистов, которые не только поставят верный диагноз, но и определят целесообразность госпитализации при средней тяжести или тяжелом течении заболевания.
Если же в госпитализации нет необходимости, врач расскажет, как лечить краснуху у детей, назначит необходимые препараты и режим. Иногда течение заболевание таково, что поставить диагноз при первичном или даже детальном осмотре не представляется возможным. Такие случаи краснухи называются бессимптомными и диагностируются лабораторно. Даже при отсутствии сыпи титр специфических антител нарастает параллельно с размножением вируса в организме.
Исследование нарастания титра антител относится к серологическим методам диагностики. Материалом диагностики является венозная кровь. Диагноз краснухи подтверждается, если нарастание титра антител происходит в 4 и более раз в исследовании парных сывороток с интервалом 10-14 дней.
Для контроля развития осложнений инфекции проводится также клиническое исследование мочи, снятие электрокардиограммы и по показаниям – рентгенография грудной клетки.
Лечение краснухи у детей длится в среднем три недели до прекращения выделения вируса. На данный период малыш изолируется от посещения детских учреждений, в которых устанавливается карантинный режим на тот же срок. Если лечение проводится дома, для ребенка выделяется отдельная изолированная комната. Первые пять-семь дней ребенок должен соблюдать постельный режим. Пищевой рацион не должен содержать тяжелых продуктов, однако обязательно должен быть достаточным по энергетическому компоненту. Пища – белковая, желательно преобладание животного белка: молочные продукты, мясо, рыба и т.д.
Также важно обильное питье. Проблема лечения краснухи в том, что для нее до сих пор не разработано специфическое лечение
В этом отношении наука и медицина в целом ненамного продвинулась вперед, а потому лечение краснухи у детей симптоматическое. В неосложненных случаях болезни этого достаточно для полноценного и своевременного выздоровления.
Назначают нестероидные противовоспалительные препараты, которые облегчают болевой синдром и обладают жаропонижающим эффектом. Также как профилактику ДВС-синдрома могут назначать аскорутин. В период разгара болезни при наличии высыпаний положительный эффект оказывает назначение антигистаминных препаратов.
Осложнения краснухи встречаются нечасто, и развиваются они при ослабленной иммунной системе ребенка или в случаях, когда присоединяется вторичная патогенная флора. Это ситуации, когда бактериальные агенты вызывают поражения легочной ткани в виде бронхитов или пневмоний, лимфатической – в виде ангин, мышечной – в виде миокардита, миозитов, почечной – в виде пиелонефритов, а также развитие артритов. Также ввиду несостоятельности у детей гематоэнцефалического барьера, тропности возбудителя к нервной ткани и наличия вирусемии одним из грозных осложнений, развивающихся при краснухе, является поражение головного мозга и его оболочек. Энцефалит и энцефаломиелит развиваются на высоте температурной реакции и высыпаний, а также после них.
Первыми признаками поражения центральной нервной системы являются нарастающая головная боль, светобоязнь, тошнота, рвота, появление ригидности затылочных мышц. Лечат такие осложнения противовирусными препаратами, гормонами, интерферонами, а также применяют патогенетическую терапию. При любом из указанных симптомов обращение к врачу должно быть незамедлительным. Данные осложнения представляют прямую угрозу жизни и подлежат лечению в отделении интенсивной терапии.
Проявление краснухи

Высыпание происходит в один день, по виду это небольшие розовые пятна размером до 1 см. Сыпь может
появиться на всей поверхности туловища, но преимущественно располагается на лице, в том числе в области носогубного
треугольника, на спине, ягодицах, в сгибательных поверхностях конечностей. Подсыпания на новых участках тела отмечаются
очень редко. Появляются увеличение и болезненность заднешейных и затылочных лимфоузлов, небольшая слабость,
недомогание, умеренная головная боль, температура тела повышается до 38 С. Сыпь сохраняется в течение 1-4 дней,
а затем бесследно исчезает.
Артраглия и артрит редко наблюдаются у детей, но могут встречаться у взрослых до 70%, особенно у женщин.
Редко отмечаются геморрагические проявления, синдром Гийена-Барре и энцефалит.
Более тяжелые формы краснухи с выраженной интоксикацией и воспалением верхних дыхательных путей наблюдается при ее
сочетании с другими инфекционными заболеваниями — гриппом, ОРВИ, ангиной.
Краснуха может быть и атипичной (бессимптомной). Осложнения при краснухе встречаются редко.
Симптомы краснухи
То, какими будут симптомы инфекции, насколько они будут выражены, зависит от возраста, в котором заболевает человек. Дети переносят болезнь легко. У них незначительно повышается температура, появляется красная сыпь. Подростки и взрослые болеют тяжелее и могут испытывать сильное недомогание.
При краснухе могут появляться следующие симптомы:
- Лихорадка и озноб. Температура чаще является субфебрильной: от 37,0 до 37,5°C, но может повышаться до 39°C.
- Сыпь на теле. Сначала высыпания появляются на коже лица и шеи, а затем распространяются по телу. Сыпь может сохраняться от 1 до 3 дней или дольше. Появляется у большинства больных (но не во всех случаях).
- Увеличение лимфатических узлов. Лимфоузлы на шее и за ушами могут воспаляться за 1-3 дня до появления высыпаний на коже.
- Общее недомогание. Связано с интоксикацией из-за инфекции, проявляется слабостью, быстрой утомляемостью, головными, мышечными и суставными болями, снижением аппетита.
- Респираторные симптомы. Иногда может появляться небольшой сухой кашель, насморк или заложенность носа, першение в горле.
- Конъюнктивит. Воспаление слизистой оболочки глаза, сопровождающееся покраснение, слезотечением и светобоязнью².
Как понять, что сыпь появилась именно из-за краснухи?
При краснухе сыпь мелкая, быстро распространяется по всему телу сверху вниз, кроме ладоней и подошв стоп. Типичные для сыпи места — любые кожные складки, особенно сгибы у локтей и под коленями. Она выглядит как бледно-розовые или красные пятна небольшого размера. Сыпь может вызывать умеренный зуд. Кожа в месте высыпаний обычно не шелушится, не появляются язвочки, гнойники или пигментация. Сыпь проходит быстро, без следа. Кроме высыпаний на коже при краснухе может появляться сыпь на небе: наблюдается покраснение, образование небольших бледно-розовых пятен.
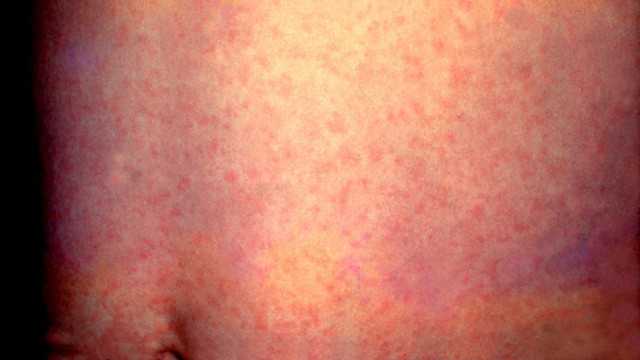 Сыпь на животе при кори. Фото: Фото: PHIL CDC
Сыпь на животе при кори. Фото: Фото: PHIL CDC
У детей сыпь часто становится первым заметным признаком инфекции, и только после ее появления возникают другие симптомы: температура, увеличение лимфатических узлов, недомогание. У взрослых с появлением высыпаний симптомы заметно усиливаются, ухудшается самочувствие.
У подростков и взрослых заболевание часто протекает в тяжелой форме, и тогда появляются следующие симптомы:
- высокая температура тела (выше 39°C) в течение двух суток или более;
- тяжелая интоксикация (слабость, головные, мышечные, суставные боли), сохраняющаяся в течение четырех суток или более;
- кашель, сильный насморк, заложенность носа;
- сильное увеличение, воспаление лимфоузлов за ушами и на шее;
- высыпания на коже, при которых отдельные пятнышки сливаются между собой.
Когда больной максимально опасен для окружающих?
Выделение инфекционного агента во внешнюю среду начинается, когда ни сам носитель, ни окружающие даже не предполагаю инфекции. С виду здоровый человек, а внутри уже наполненный болезнетворными микроорганизмами, выбрасывает зараженную слюну за неделю до развития сыпи.
И после появления сыпи, когда от него уже все шарахаются, как от возможной причины будущих неприятностей со здоровьем, он тоже выделяет инфекционных агентов, в общей сложности минимально две недели больной опасен для здоровых и не привитых людей. Родившиеся с врожденной краснухой детишки способны стать причиной заражения взрослых от года до полутора лет, все это время в их слюнках и выделениях живет инфекционный агент.
Лихорадка при ОРВИ и гриппе
Лихорадка – это временное повышение температуры тела из-за какой-либо болезни. Лихорадка является одним из симптомов ОРВИ и гриппа.
Высокая температура – это защитная реакция организма на внедрившегося в организм возбудителя. Многие вирусы и бактерии перестают размножаться при температуре выше 37 — 38 °С, также стимулируется образование антител.
Различают «розовую» и «белую» лихорадку.
При розовой лихорадке:
- механизмы теплопродукции и теплоотдачи отрегулированы правильно
- кожа ребенка розовая, горячая на ощупь
При белой лихорадке:
- централизация кровообращения (кровообращение направлено на сохранение работы сердца, легких, мозга) и нарушение микроциркуляции крови
- конечности холодные, бледные
- кожа синюшного оттенка с мраморным рисунком
- «гусиная кожа»
- озноб
Такое течение лихорадки может иметь неблагоприятный исход.
